Qu'est-ce que la rétinopathie diabétique ?
La rétinopathie diabétique est une complication du diabète (type 1 et type 2) liée à l'atteinte progressive des petits vaisseaux sanguins de la rétine. L'hyperglycémie chronique fragilise ces vaisseaux, provoquant des lésions qui peuvent évoluer vers une perte de vision sévère.
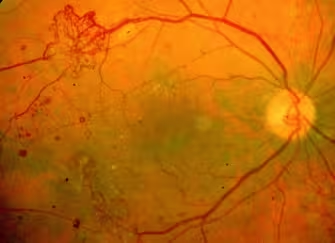
Une maladie silencieuse
La rétinopathie diabétique peut évoluer pendant de nombreuses années sans aucun symptôme visuel. C'est pourquoi le dépistage régulier est essentiel pour tous les patients diabétiques, même en l'absence de gêne.
Les stades de la rétinopathie diabétique
La maladie évolue en plusieurs stades de gravité croissante :
Rétinopathie diabétique non proliférante (RDNP)
- Stade minime : microanévrismes isolés
- Stade modéré : hémorragies rétiniennes, exsudats
- Stade sévère : nombreuses lésions vasculaires, risque d'évolution
Rétinopathie diabétique proliférante (RDP)
Stade le plus grave avec prolifération de néovaisseaux anormaux pouvant entraîner :
- Hémorragies intravitréennes
- Décollement de rétine tractionnel
- Glaucome néovasculaire
Œdème maculaire diabétique
Peut survenir à tout stade. L'accumulation de liquide dans la macula entraîne une baisse significative de la vision centrale.
Facteurs de risque
Plusieurs facteurs influencent l'apparition et la progression de la rétinopathie diabétique :
- Durée du diabète : risque augmentant avec les années
- Équilibre glycémique : un mauvais contrôle accélère la progression
- Hypertension artérielle : facteur aggravant majeur
- Dyslipidémie (cholestérol, triglycérides)
- Grossesse chez la femme diabétique
- Tabagisme
- Insuffisance rénale
L'importance du dépistage
Tous les patients diabétiques doivent bénéficier d'un suivi ophtalmologique régulier, même en l'absence de symptômes :
- Examen annuel du fond d'œil (minimum)
- Suivi plus rapproché si rétinopathie déjà présente
- Dépistage dès le diagnostic pour le diabète de type 2
- Dépistage après 5 ans d'évolution pour le diabète de type 1
Objectif : préserver la vision
Détectée précocement, la rétinopathie diabétique peut être efficacement traitée. Un suivi régulier permet d'intervenir avant l'apparition de complications irréversibles.
Examens diagnostiques
Le bilan ophtalmologique comprend :
- Fond d'œil dilaté : examen de référence pour visualiser la rétine
- Rétinographie : photographies du fond d'œil pour suivi comparatif
- OCT maculaire : détection et quantification de l'œdème maculaire
- Angiographie à la fluorescéine : évaluation de l'ischémie rétinienne
- OCT-Angiographie : imagerie des vaisseaux sans injection
Traitements
La prise en charge dépend du stade de la maladie et associe le contrôle des facteurs de risque à des traitements ophtalmologiques spécifiques :
Équilibre du diabète et des facteurs de risque
Fondamental pour ralentir la progression :
- Optimisation de l'équilibre glycémique (HbA1c)
- Contrôle de la tension artérielle
- Traitement des dyslipidémies
- Arrêt du tabac
Photocoagulation laser (panrétinophotocagulation)
Traitement de référence de la rétinopathie proliférante. Le laser détruit les zones rétiniennes ischémiques pour stopper la prolifération de néovaisseaux.
Injections intraoculaires
Traitement de l'œdème maculaire diabétique par anti-VEGF ou corticoïdes :
- Réduction de l'œdème et amélioration de la vision
- Protocole de traitement personnalisé
- Suivi régulier par OCT
Chirurgie vitréorétinienne (vitrectomie)
Indiquée dans les formes compliquées :
- Hémorragie intravitréenne persistante
- Décollement de rétine tractionnel
- Œdème maculaire résistant aux autres traitements
Vivre avec une rétinopathie diabétique
La prévention et le suivi sont essentiels :
- Respecter le calendrier de surveillance ophtalmologique
- Maintenir un bon équilibre glycémique
- Signaler immédiatement tout symptôme visuel nouveau
- Travailler en collaboration avec votre diabétologue et ophtalmologue